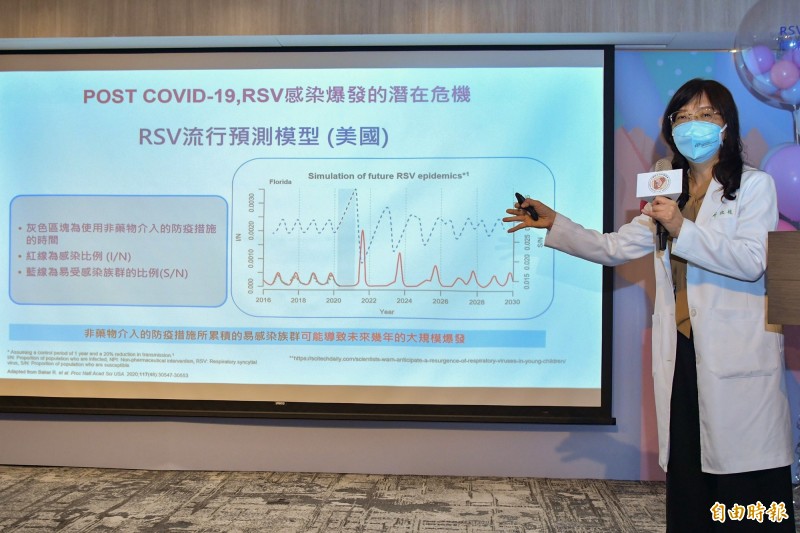
台灣新生兒科醫學會秘書長鄭玫枝指出,多個模型預測,對於易受感染族群而言,當COVID-19防疫措施鬆綁後,RSV確診病例極可能大幅增加。(記者邱芷柔攝)
〔記者邱芷柔/台北報導〕新北市中和1名兩歲男童確診武漢肺炎(新型冠狀病毒病,COVID-19)後病況急轉直下,最後不治身亡引發各界關注。新生兒科醫師指出,COVID-19之外,2歲以下兒童常見呼吸道融合病毒(RSV),對於早產兒、慢性肺病、先天性心臟病或免疫不全的嬰幼兒更是致命病原,隨著COVID-19防疫措施鬆綁,RSV確診病例恐潛藏爆發危機。
台灣新生兒科醫學會秘書長鄭玫枝指出,全球至今仍在COVID-19的攻防戰之中,人們對於呼吸道病毒的預防意識相對提升,種種措施減少了感冒與其他呼吸道感染症,不過國外統計發現,法國、日本、南非等RSV感染人數並未減緩,多個模型預測,對於易受感染族群而言,當防疫措施鬆綁後,RSV確診病例極可能大幅增加。
「RSV是嬰幼兒的頭號威脅!」早產兒基金會台灣早產兒聯合追蹤小組召集人許瓊心說,對一般人來說,RSV症狀僅類似嚴重感冒,但對2歲以下的嬰幼兒來說就要非常當心,尤其懷孕週數未滿33週的早產兒,在出生後3個月內感染RSV,住進加護病房的比率高達7成,有近半數需要使用侵入性呼吸器做治療,即使痊癒,也容易種下氣喘的病根,日後有氣喘問題的孩子是末感染RSV的10倍。
許瓊心說,RSV目前尚無治療藥物,僅能靠氧氣罩與正壓呼吸支持療法,臨床曾有RSV早產兒病嬰出現發紺,多次的呼吸暫停且血氧濃度下降,緊急轉入加護病房插氣管内管治療,也有慢性肺部疾病與先天免疫功能低下的寶寶感染RSV,進展為呼吸衰竭、插管,終致不治的遺憾案例。她強調,只要及早有完整醫療照護的介入,及預防疫苗的妥善保護,好不容易來到世上的孩子,都有機會好好活下去。
許瓊心提醒,RSV感染初期症狀與「感冒」類似,當出現38度以上的發燒、劇烈咳嗽、呼吸急促(每分鐘60次以上)、肺部痰增加或是呼吸發出「咻咻咻」的喘鳴聲時父母就要特別留意,也建議避免帶小嬰兒到公共場所等人多的地方,照顧者必需落實戴口罩且勤洗手。
健保署自今年4月1日起,將RSV單株抗體擴增給付給出生時懷孕週數未滿33週的早產兒。鄭玫枝說,原有給付為提供30週以下的早產兒及35週以下合併慢性肺部疾病與血液動力學不穩定的先天性心臟病的寶寶,此次擴增給付,對台灣新生兒保衛戰是非常重要的一步。
鄭玫枝也說,若比較鄰近的日本、韓國給付條件,台灣仍有進步空間,期望未來能有機會放寬至其他高風險族群寶寶,像是先天性呼吸道異常、患有神經肌肉疾病及免疫缺乏疾病的新生兒。

健保署自今年4月1日起,將RSV單株抗體擴增給付給出生時懷孕週數未滿33週的早產兒。台灣新生兒科醫學會及早產兒基金會認為,此次擴增給付,對台灣新生兒保衛戰是非常重要的一步。(記者邱芷柔攝)
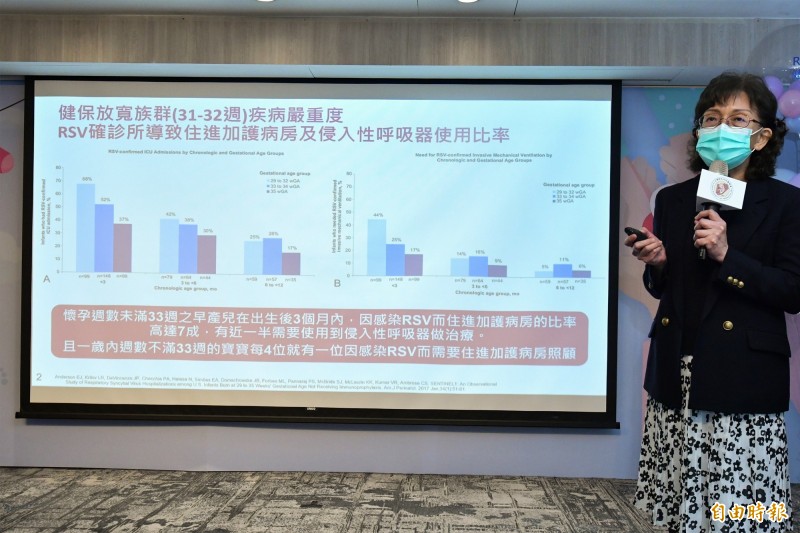
早產兒基金會台灣早產兒聯合追蹤小組召集人許瓊心指出,懷孕週數未滿33週的早產兒,在出生後3個月內感染RSV,住進加護病房的比率高達7成,即使痊癒,日後有氣喘問題的孩子是末感染RSV的10倍。(記者邱芷柔攝)
☆
☆